Points clés
- Selon une étude, les troubles de l’alimentation sont plus fréquents chez les personnes atteintes de diabète de type 1 que dans la population générale.
- Le diagnostic est difficile, car les questionnaires utilisés pour évaluer les troubles de l’alimentation ne sont que partiellement adaptés aux personnes atteintes de diabète de type 1.
- Certains aspects du diabète de type 1, tels que le contrôle de l’apport en glucides et la prise de poids associée à l’insuline, peuvent favoriser les troubles de l’alimentation.
- Les troubles de l’alimentation augmentent le risque d’hospitalisation et de complications à long terme pour les personnes atteintes de diabète de type 1.
La prévalence, les caractéristiques cliniques et les conséquences médicales des troubles de l’alimentation chez les personnes atteintes de diabète de type 1 ont fait l’objet d’une attention croissante depuis que des rapports sur cette combinaison dangereuse ont été publiés pour la première fois dans les années 1980. Bien que la spécificité de cette association n’ait pas été claire au départ, des recherches systématiques menées au cours des deux dernières décennies ont montré que les troubles de l’alimentation sont plus fréquents chez les personnes atteintes de diabète de type 1 que dans la population générale.
Les données actuelles indiquent que la coexistence d’un trouble du comportement alimentaire et d’un diabète de type 1 est associée à un mauvais contrôle de la glycémie et, par conséquent, à un risque plus élevé de complications médicales, tandis que la présence d’un diabète de type 1 peut contribuer au maintien du trouble du comportement alimentaire.
Problèmes de diagnostic
Le diagnostic des troubles du comportement alimentaire chez les personnes atteintes de diabète de type 1 est difficile car les patients ont tendance à cacher et à nier l’adoption de comportements alimentaires problématiques. En outre, les questionnaires autodéclarés utilisés pour évaluer la psychopathologie et la prévalence des troubles alimentaires ne sont que partiellement adaptés aux personnes atteintes de diabète de type 1 pour deux raisons principales : (i) ils n’identifient pas certains comportements alimentaires problématiques adoptés par les personnes atteintes de diabète de type 1, tels que la réduction ou l’omission de l’insuline ; et (ii) ils ont tendance à surestimer la prévalence des troubles alimentaires parce que certains comportements considérés comme perturbés (par exemple, les préoccupations alimentaires, la limitation de la consommation de certains groupes d’aliments et le fait de manger quand on n’a pas faim) font partie intégrante de la vie quotidienne, les préoccupations alimentaires, la limitation de la consommation de certains groupes d’aliments et le fait de manger quand on n’a pas faim) font partie intégrante des soins prodigués aux diabétiques.
Dans certaines études, l’outil DEPS-R (Diabetes Eating Problem Survey-Revised), qui comporte 16 questions, a été utilisé pour dépister la présence de « troubles alimentaires », mais pas de troubles du comportement alimentaire. En effet, bien qu’il mesure les comportements alimentaires et les comportements anormaux propres aux personnes atteintes de diabète de type 1 (par exemple, sauter la dose d’insuline suivante après avoir trop mangé, éviter de mesurer la glycémie lorsqu’on pense qu’elle dépasse la plage appropriée, essayer de maintenir la glycémie à un niveau élevé pour perdre du poids, essayer de manger au point d’expulser les corps cétoniques dans l’urine), il ne comprend pas de questions spécifiques pour évaluer la psychopathologie centrale des troubles alimentaires (c’est-à-dire la surévaluation de la forme, du poids, de l’alimentation et de leur contrôle).
Le tableau 1 présente les principaux signes d’alerte qui peuvent suggérer l’existence d’un trouble du comportement alimentaire chez une personne atteinte de diabète de type 1.
Tableau 1. Signes d’alerte pouvant indiquer la présence d’un trouble du comportement alimentaire chez un patient atteint de diabète de type 1.
- Augmentation inexpliquée de l’hémoglobine glyquée (HbA1c)
- Episodes répétés d’acidocétose diabétique dus à l’omission d’insuline
- Préoccupations extrêmes concernant la forme et le poids
- Peur morbide de prendre du poids
- Perte de poids inexpliquée
- Poids faible
- Éviter de mesurer le poids corporel ou de le contrôler fréquemment
- Se sentir gros
- Contrôles corporels fréquents et anormaux
- Adoption de règles alimentaires extrêmes et rigides
- Épisodes de frénésie alimentaire récurrents
- Vomissements récurrents auto-induits
- Utilisation abusive de laxatifs et/ou de diurétiques
- Exercice physique excessif
- Aménorrhée secondaire
Prévalence
Les taux de prévalence des troubles alimentaires chez les personnes atteintes de diabète de type 1 varient en fonction des différentes catégories diagnostiques de troubles alimentaires et des populations étudiées.
- Anorexie mentale, boulimie et troubles de l’alimentation non spécifiés (prévalence globale). Une méta-analyse de six études portant sur des adolescents a révélé un taux de prévalence des troubles alimentaires plus élevé chez les personnes atteintes de diabète de type 1 que chez celles qui n’en sont pas atteintes (7,0 % contre 2,8 %, respectivement). Le risque plus élevé que les personnes atteintes de diabète de type 1 reçoivent un diagnostic de trouble de l’alimentation a été confirmé par une étude récente, utilisant des échantillons de population provenant de registres nationaux en Suède (n = 2 517 277) et au Danemark (n = 1 825 920).
- Troubles de l’alimentation. Telle qu’évaluée par le DEPS-R, cette catégorie décrit les personnes qui font état de comportements alimentaires désordonnés, mais pas nécessairement d’un trouble de l’alimentation de gravité clinique. Une méta-analyse de cinq études a révélé une prévalence plus élevée de troubles de l’alimentation chez les adolescents atteints de diabète de type 1 que chez les témoins (39,3 % contre 32,5 %, respectivement). La prévalence des troubles de l’alimentation augmente de manière significative avec le poids et l’âge. Elle passe de 7,2 % dans le groupe en sous-poids à 32,7 % dans le groupe obèse, et de 8,1 % dans le groupe le plus jeune (11 à 13 ans) à 38,1 % dans le groupe le plus âgé (17 à 19 ans).
- Restriction ou omission de l’insuline. Ce phénomène est plus fréquent chez les femmes et augmente avec l’âge, touchant jusqu’à 40 % des jeunes adultes atteints de diabète de type 1. Chez certains patients, la restriction ou l’omission d’insuline est utilisée après des épisodes objectifs de frénésie alimentaire, tandis que chez d’autres, elle se produit même après des repas normaux – un état qui pourrait être défini comme un « trouble de la purge » par le DSM-5.
Facteurs de risque
Les raisons de la prévalence accrue des troubles de l’alimentation chez les personnes atteintes de diabète de type 1 ne sont pas connues, bien qu’elles semblent résulter d’une combinaison complexe de facteurs génétiques et environnementaux. Le lien génétique entre les troubles de l’alimentation et le diabète est en partie étayé par la dernière étude d’association à l’échelle du génome qui a identifié huit loci significatifs à l’échelle du génome pour l’anorexie mentale et des corrélations génétiques significatives avec les troubles psychiatriques, l’activité physique, les caractéristiques métaboliques (y compris glycémiques), lipidiques et anthropométriques, indépendamment des effets des variants communs associés à l’IMC. Le diabète de type 1 est également associé à certains facteurs de risque communs aux troubles alimentaires. Par exemple, le risque de dépression clinique est deux fois plus élevé chez les diabétiques que chez les non-diabétiques, tandis que les filles atteintes de diabète de type 1 ont souvent un IMC plus élevé que leurs camarades non diabétiques.
La littérature psychologique a proposé de nombreuses théories spécifiques visant à expliquer le développement et le maintien des troubles de l’alimentation. Parmi ces théories, celle qui a le plus influencé leur traitement est la théorie cognitivo-comportementale. Selon cette théorie, la prévalence accrue des troubles alimentaires chez les personnes atteintes de diabète de type 1 pourrait être due au fait que les deux voies d’entrée dans le « piège » des troubles alimentaires sont toutes deux favorisées par la présence du diabète de type 1, par le biais des deux mécanismes principaux suivants (figure 1) :
- Le besoin de se sentir maître de la situation se traduit souvent par un contrôle de l’alimentation, en particulier de l’apport en glucides, recommandé dans les traitements standard du diabète de type 1.
- L’intériorisation de l’idéal de minceur peut être facilitée par un traitement intensif à l’insuline, qui peut entraîner une certaine prise de poids.
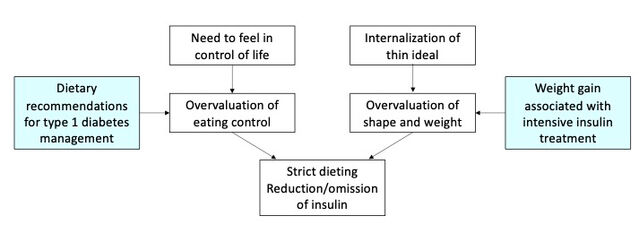
Interactions entre les troubles de l’alimentation et le diabète de type 1
Lorsque les troubles alimentaires et le diabète de type 1 coexistent, ils interagissent négativement par le biais de deux mécanismes principaux :
- Les personnes manipulent l’insuline pour contrôler leur poids (par exemple, en réduisant ou en omettant les doses d’insuline pour éliminer le glucose par l’urine).
- La faim induite par l’insuline rend difficile le contrôle de la prise alimentaire. À leur tour, certaines caractéristiques des troubles de l’alimentation (par exemple, les crises de boulimie) compromettent le contrôle de la glycémie. Cela augmente le risque de coma diabétique à court terme et de complications spécifiques du diabète à long terme (figure 2).
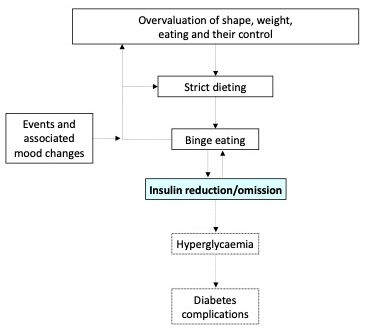
Conséquences cliniques
Les troubles de l’alimentation chez les personnes atteintes de diabète de type 1 constituent un problème clinique majeur car ils augmentent le risque d’acidocétose diabétique, d’hospitalisation et de complications microvasculaires et neurologiques liées au diabète. Les troubles de l’alimentation, y compris ceux considérés comme sans seuil, sont également associés à un mauvais contrôle métabolique et à des anomalies des lipides sanguins qui peuvent augmenter indépendamment le risque de complications à long terme liées au diabète.
Les troubles de l’alimentation chez les personnes atteintes de diabète de type 1 sont associés à un taux de mortalité élevé. Une étude scandinave a montré qu’après environ 10 ans de suivi, les taux de mortalité étaient de 2,2 (pour 1 000 personnes-années) pour le diabète de type 1, de 7,3 pour l’anorexie mentale et de 34,6 pour le diabète de type 1 associé à l’anorexie mentale.
Traitement
Dans la plupart des cas, le diabète de type 1 n’entrave pas le traitement psychologique des troubles du comportement alimentaire, mais il peut parfois y avoir une détérioration transitoire du contrôle glycémique associée à une reprise de poids et à l’introduction d’aliments évités – deux procédures clés de la thérapie cognitivo-comportementale améliorée (TCC-E) pour la prise en charge des troubles du comportement alimentaire. La seule adaptation de la TCC-E à mettre en œuvre consiste à demander au patient d’indiquer les unités d’insuline et les mesures quotidiennes de la glycémie dans la colonne Commentaires de la fiche de suivi de la TCC-E. L’index glycémique et les mesures de la glycémie peuvent être modifiés en fonction de l’évolution de l’état du patient. L’index glycémique et l’ajustement de l’insuline doivent toujours être suivis et gérés par le patient, accompagné par l’équipe de référence en diabétologie, qui doit coordonner son intervention avec l’équipe en charge des troubles du comportement alimentaire. Dans certains cas, notamment chez les patients atteints d’anorexie mentale et de diabète de type 1, ou chez ceux qui présentent des épisodes répétés d’acidocétose pour omission d’insuline, une hospitalisation dans un service spécialisé dans le traitement des troubles du comportement alimentaire peut être indiquée.
Références
Dalle Grave, R., Sartirana, M. et Calugi, S. (2021). Complex cases and comorbidity in eating disorders. Assessment and management. Springer Nature. https://doi.org/https://doi.org/10.1007/978-3-030-69341-1
Goebel-Fabbri A. Prevention and recovery from eating disorders in type 1 diabetes : injecting hope. New York, NY : Routledge ; 2017
Pinhas-Hamiel O, Hamiel U, Levy-Shraga Y. Eating disorders in adolescents with type 1 diabetes : challenges in diagnosis and treatment. World J Diabetes. 2015;6(3):517–26. https://doi.org/10.4239/wjd.v6.i3.517.
Tate, A. E., Liu, S., Zhang, R., Yilmaz, Z., Larsen, J. T., Petersen, L. V., . . . Kuja-Halkola, R. (2021). Association et agrégation familiale du diabète de type 1 et des troubles de l’alimentation : A Register-Based Cohort Study in Denmark and Sweden. Diabetes Care, 44(5), 1143-1150. doi:10.2337/dc20-2989



