🔥 Produits recommandés : Canon EOS R6 II • DJI Mini 4 Pro • MacBook Pro M4
Nous sommes toujours à la recherche de nouveaux traitements innovants, de l’immunothérapie à la thérapie génique en passant par les nouveaux antibiotiques. Mais que se passerait-il si nous disposions de nouveaux traitements innovants à l’intérieur de notre propre corps, à savoir nos bactéries intestinales ?
Et si les bactéries intestinales de certaines personnes pouvaient être utilisées pour traiter les maladies d’autres personnes ?
Cela s’est déjà produit dans le passé.
L’utilisation passée et présente du microbiome des personnes (un nom sophistiqué pour les insectes présents dans les excréments des personnes).
Au IVe siècle, en Chine, le médecin Ge Hong a créé un nouveau traitement contre la diarrhée. Il s’agissait d’un bouillon appelé « soupe jaune », à base de… non pas de citrons, ni de poivrons jaunes, mais du caca d’une personne en bonne santé.
Je vous imagine, lecteur, en train de grimacer. Pourtant, cette « soupe jaune » fonctionnait très bien pour traiter la diarrhée.
Plus récemment, lorsque les personnes sont exposées à de longs traitements antibiotiques, non seulement les microbes coupables sont détruits, mais toutes les bonnes bactéries le sont également. En conséquence, les intestins de certaines personnes sont colonisés par un microbe très difficile à traiter appelé Clostridium Difficile (C. Diff.) et, malgré des traitements antibiotiques supplémentaires, ces patients développent parfois des infections récurrentes à C. Diff.
Comme aucun autre traitement ne peut éliminer ces infections récurrentes en permanence, certains médecins essaient d’utiliser les excréments de personnes saines, parfois en utilisant les excréments du partenaire sexuel pour traiter la personne infectée (sous forme de lavement). Et, surprise, le caca du partenaire guérit souvent la personne infectée.
Le Dr Jessica Allegreti de l’Université de Harvard mentionne dans Harvard Health Publishing que les transplantations de microbiote fécal (FMT) ont un taux de guérison de 80 à 90 % avec très souvent un seul traitement dans les cas d’infections à C. Diff. récurrentes.
La manière dont les TMF opèrent leur magie n’est pas encore expliquée, mais une théorie veut que les microbes « sains » de nos intestins sécrètent des composés bactéricides qui tuent le C. Diff. Une autre théorie postule que lorsque des microbes sains sont rétablis par une transplantation, ils supplantent le C. Diff. pour les nutriments.
Et si les TMF (et les microbes contenus dans les selles) pouvaient être utilisés pour traiter d’autres maladies que les infections à C. Diff.
Et si la FMT pouvait être utilisée pour traiter la maladie de Crohn ou les infections urinaires récurrentes ? Et si les FMT pouvaient traiter les maladies mentales, la maladie d’Alzheimer, la maladie de Parkinson, l’autisme et même l’obésité ? Et si la FMT pouvait agir contre le cancer ?
Quelle pourrait être l’utilisation future du microbiome (contenu dans les excréments) ?
Au début du mois de décembre de cette année, mon mari et moi avons interviewé le Dr Sabine Hazan, gastro-entérologue, fondatrice et PDG de Progenabiome à Ventura, en Californie, et le Dr Brad Barrows, directeur médical de l’entreprise. Le Dr Hazan mène des recherches et dirige des essais cliniques sur le microbiome et les TMF.

Le Dr Hazan a réalisé 150 essais cliniques au cours des 15 dernières années. Elle a expliqué que notre intestin contient jusqu’à 100 billions de microbes et qu’il en existe plus de 150 000 espèces, certaines bien connues, d’autres moins.
La théorie du Dr Hazan est que, tout comme la pénicilline a été découverte à partir de la croissance de moisissures, toutes les bactéries intestinales, tous les champignons intestinaux et tous les virus pourraient avoir des propriétés qui restent encore à découvrir.
Elle analyse actuellement le microbiome intestinal de personnes souffrant du syndrome de fatigue chronique, de constipation chronique, de la maladie cœliaque, de la maladie de Crohn, de la colite ulcéreuse, d’infections urinaires récurrentes, de psoriasis, de la maladie de Lyme, de la maladie d’Alzheimers, de la maladie de Parkinson, d’autisme, de cancer colorectal, d’obésité et de plusieurs autres affections. Ce faisant, le Dr Hazan découvre que les patients atteints de certaines maladies ont un microbiome intestinal très différent de celui des personnes ne souffrant d’aucune maladie.
Mais voyons d’abord à quoi ressemble un microbiome, du point de vue du Dr Hazan :
Le tableau ci-dessous présente le microbiome de 26 personnes choisies au hasard. Dans ce tableau, chaque colonne représente un individu différent et chaque couleur représente une espèce d’insecte différente. Vous voyez à quel point chaque microbiome est complexe ?
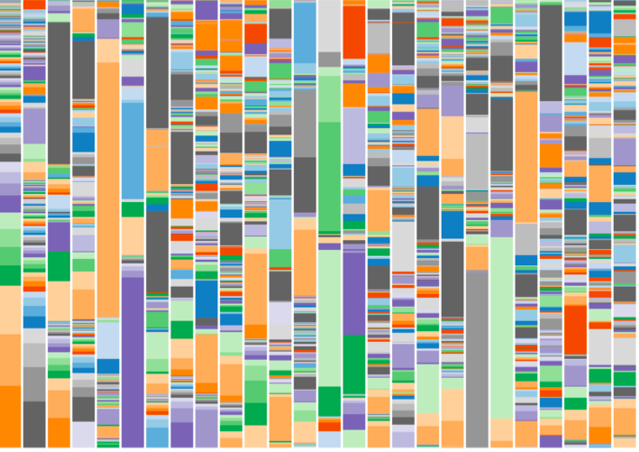
Examinons maintenant les familles.
Voici le microbiome d’une famille :
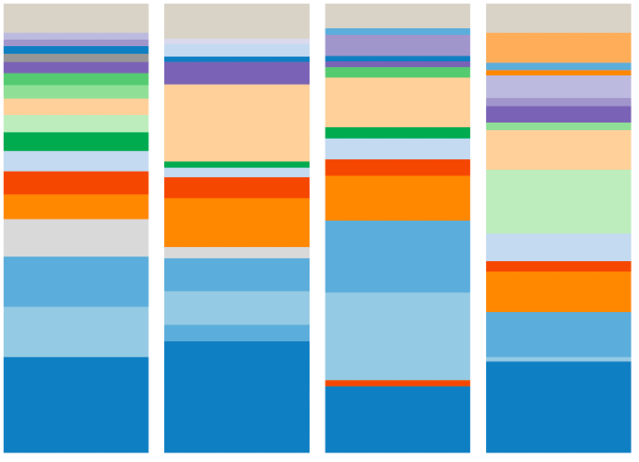
Vous voyez que les couleurs sont similaires entre le père, la mère et les deux enfants ? Cela signifie qu’ils ont la même espèce d’insectes dans leurs intestins.
Comment cela se fait-il ?
Se pourrait-il qu’ils soient génétiquement liés ? Mais qu’en est-il de la mère et du père qui ne sont pas génétiquement liés ? Serait-ce parce qu’ils s’embrassent et ont des relations sexuelles ? Est-ce parce qu’ils mangent la même chose ou parce qu’ils vivent dans la même maison ?
Toutes ces possibilités sont probables.
Comparez maintenant le microbiome familial ci-dessus avec le microbiome familial ci-dessous :
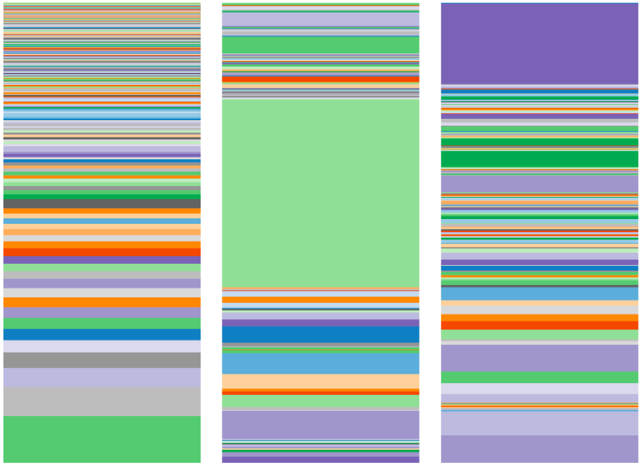
Cette deuxième famille a un microbiome très différent de la première, ce qui signifie qu’ils ont des groupes d’insectes très différents dans leurs intestins.
Dans cette deuxième famille – mère, fille 1 et fille 2 – l’une des filles est autiste. Pouvez-vous deviner, en observant le microbiome, laquelle est atteinte d’autisme ?
C’est celle du milieu, la fille 1.
Avez-vous remarqué à quel point le microbiome de la fille 1 est différent de celui du reste de la famille ? Il semble qu’elle ait trop d’une certaine bactérie (celle en vert au milieu) et qu’il lui manque une grande variété de bactéries intestinales, l’une d’entre elles étant Bifidobacter.
En outre, la diversité (nombre d’organismes différents chez la fille 1) est moindre, ce qui indique que son microbiome est beaucoup moins équilibré que celui de sa mère ou de sa sœur.
Quels sont les projets du Dr Hazan pour l’avenir ?
L’objectif du Dr Hazan est de comprendre le rôle du microbiome dans les maladies et d’utiliser ses découvertes pour aider ses collègues à perfectionner le domaine de la transplantation fécale. Plus important encore, elle souhaite faire la lumière sur le mécanisme qui permet à la transplantation fécale d’améliorer une maladie ou de guérir le Clostridium Difficile.
Le Dr Hazan ne croit pas qu’une pilule convienne à tout le monde, pas plus qu’un probiotique ne devrait convenir à tout le monde. Elle croit à la médecine de précision, à l’individualité et à la nécessité de rester diversifié.
« L’analyse du microbiome nous a appris qu’un microbiome sain est un microbiome dont la composition microbienne est diversifiée », explique le Dr Hazan.
Elle espère travailler avec la FDA pour organiser un essai sur des enfants autistes en utilisant les données qu’elle a recueillies grâce à l’analyse du microbiome.
Le Dr Hazan a-t-il obtenu des résultats positifs pour d’autres maladies que les infections à Clostridium Difficile?
Oui, elle l’a fait.
Grâce au mentorat du Dr Thomas Borody, leader dans le domaine de la transplantation fécale, le Dr Hazan applique des méthodes et des protocoles pour utiliser la FMT dans le cadre d’un essai clinique sur des patients atteints de la maladie de Crohn, en leur transplantant le microbiome de personnes en bonne santé. Ses résultats seront bientôt publiés. Elle a également constaté une amélioration dans un cas de démence d’ Alzheimer et dans un cas d’infection urinaire chronique.
D’autres médecins ont également obtenu d’excellents résultats.
Le Dr Moayyedi de l’Université McMaster en Ontario, au Canada, a réalisé des transplantations de microbiote fécal sur 38 patients souffrant de colite ulcéreuse. Neuf des patients de Moayyedi sont entrés en rémission et ont pu arrêter tous les traitements (les résultats ont été publiés dans le Journal of Gastro-Enterology en 2015).
Le Dr Johnsen de l’hôpital universitaire de Harstad en Norvège a réalisé des transplantations de microbiote fécal sur des patients souffrant de la maladie du côlon irritable (IBS) et a constaté une amélioration chez 65 % d’entre eux, bien meilleure qu’avec un placebo (ces résultats ont été publiés dans la revue The Lancet en 2018).
Les TMF pourraient-ils donc être le nouveau traitement de choix pour de nombreuses maladies à l’avenir ?
Nous ne le savons pas encore, mais comme le dit le Dr Thomas Borody : « Il faut du courage et des années de persévérance pour changer les paradigmes ». Le Dr Borody travaille actuellement à l’élaboration d’un protocole sur la FMT et la maladie de Parkinson.
Nous avons besoin de plus d’essais cliniques sur des échantillons plus importants de patients.
La clé sera de trouver le bon donneur de transplantation de microbiote fécal pour traiter chaque pathologie et de mieux évaluer les risques par rapport aux avantages de la transplantation fécale à l’avenir.
En attendant, voici d’autres questions que vous pouvez vous poser sur les FMT :
Comment se déroulent les TMF ?
Certaines personnes mettent le FMT en gélules à prendre par voie orale, mais les acides gastriques et biliaires risquent de détruire le microbiote thérapeutique si l’on procède ainsi. Les gastro-entérologues préfèrent donc transplanter les bactéries intestinales par le biais de lavements ou les placer directement près du cæcum lors d’une coloscopie.
Quel est le degré de risque des TMF ?
Nous ne le savons pas encore. Tout ce que nous savons, c’est que les risques ne sont pas nuls.
Une personne est décédée après une FMT en 2019, mais elle souffrait de leucémie et d’un système immunitaire très affaibli, et le donneur était porteur d’une bactérie E. Coli résistante aux antibiotiques.
Depuis lors, les donneurs ont été mieux sélectionnés.
Les TMF peuvent-ils inverser l’obésité ?
Peut-on prélever du caca sur une personne mince et le placer dans le côlon d’une personne obèse afin que le microbiote de la personne mince prenne le dessus ?
La réponse est oui… chez les rats. Maria Guirro et ses collègues de l’université Rovira en Espagne (l’étude a été publiée dans PLoS One 2019) ont montré que la transplantation de bactéries intestinales de rats maigres à des rats obèses modifiait les bactéries intestinales des rats obèses, les rendant similaires à celles des rats maigres et donc moins capables de récolter de l’énergie à partir des aliments.
Des essais cliniques sur l’homme sont en cours (voir les références ci-dessous).
Que pouvons-nous retenir de tout cela ?
Une chose est sûre : En fonction de ce que nous mangeons, de ce que nous buvons et du stress que nous subissons dans notre vie, notre microbiome change et ces changements peuvent déclencher des maladies.
Par exemple, le stress fait que notre estomac, notre foie et notre vésicule biliaire sécrètent plus d’acide, et ces acides tuent une grande partie de nos bonnes bactéries, créant un déséquilibre dans notre flore intestinale. D’un autre côté, manger du yaourt nous apportera de bonnes bactéries, mais trop de sucre dans notre alimentation entraînera une croissance des mauvaises bactéries, créant ainsi un autre type de déséquilibre et déclenchant d’autres maladies.
Soyons donc conscients que nous ne sommes pas seuls dans notre corps. Nous sommes l’hôte de billions d’amis qui vivent dans notre intestin et qui nous aident à rester en bonne santé. Soyons de bons hôtes et gardons notre microbiome équilibré en mangeant moins d’aliments transformés, moins de sucre et en réduisant le stress dans notre vie.
Parce qu’après tout, l’avenir pourrait bien se trouver dans notre caca… sans blague !
Références
https://www.research.va.gov/currents/winter2015/winter2015-11.cfm
https://www.health.harvard.edu/blog/stool-transplants-are-now-standard-…
https://www.gastrojournal.org/article/S0016-5085(15)00451-5/abstract
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5082693/
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4894645/
https://practicalgastro.com/wp-content/uploads/2019/07/Microbiome-and-O…
https://practicalgastro.com/2018/01/29/the-microbiome-and-inflammatory-…
https://practicalgastro.com/wp-content/uploads/2019/07/Microbiome-Visce…
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6756520/
https://www.webmd.com/digestive-disorders/news/20190614/fda–infections…
https://www.sciencedirect.com/sciencerticle/abs/pii/S2468125317303382
Autisme : https://clinicaltrials.gov/ct2/show/NCT04100863
Séquençage général : https://clinicaltrials.gov/ct2/show/NCT04031469
C. difficile : https://clinicaltrials.gov/ct2/show/NCT04100603
Obésité : https://clinicaltrials.gov/ct2/show/NCT04100616
Maladie d’Alzheimer : https://clinicaltrials.gov/ct2/show/NCT04100889
Crohn : https://clinicaltrials.gov/ct2/show/NCT04100005
EM/SFC : https://clinicaltrials.gov/ct2/show/NCT04100915
Psoriasis : https://clinicaltrials.gov/ct2/show/NCT04099979
IVU chronique : https://clinicaltrials.gov/ct2/show/NCT04100980
Colite ulcéreuse : https://clinicaltrials.gov/ct2/show/NCT04148274
MS : https://clinicaltrials.gov/ct2/show/NCT04148313
Constipation chronique : https://clinicaltrials.gov/ct2/show/NCT04148248
Maladie de Lyme : https://clinicaltrials.gov/ct2/show/NCT04148222
Maladie cœliaque : https://clinicaltrials.gov/ct2/show/NCT04148235
Parkinson : https://clinicaltrials.gov/ct2/show/NCT04148326
Taux de cholestérol élevé : https://clinicaltrials.gov/ct2/show/NCT04148339
Cancer colorectal : https://clinicaltrials.gov/ct2/show/NCT04148378


